Medicina
El cirujano reconstructivo Samir Mardini explicó la complejidad del trasplante que le devolvió el rostro a Derek Pfaff
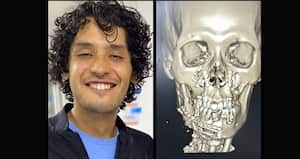
SEMANA habló con Samir Mardini, cirujano reconstructivo facial y director quirúrgico del Programa de Trasplante Reconstructivo de Mayo Clinic. Explicó la complejidad que representó el trasplante facial que le devolvió el rostro a Derek Pfaff, un joven que quedó desfigurado por un disparo.

El rostro, para cualquier persona, es parte fundamental de su identidad. Verse al espejo y reconocerse es tan importante como respirar o comer, pero ¿qué pasa si por cualquier circunstancia alguien pierde la cara y algunas funciones corporales claves para vivir?
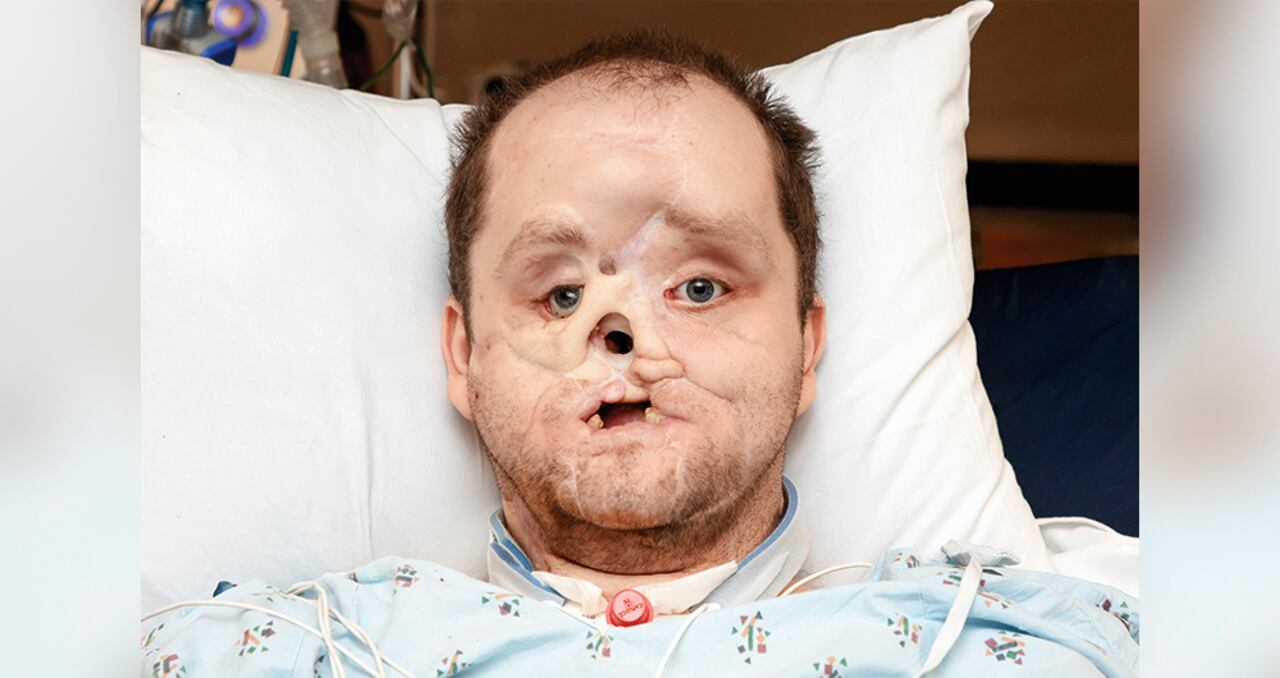
Esto le sucedió a Derek Pfaff, un joven de 30 años nacido en Míchigan, Estados Unidos, que en 2014 fue víctima del estrés y la presión durante su época de universidad, lo que lo llevó a tomar la decisión de dispararse en la cara para acabar con su vida. No consiguió su objetivo, aunque las lesiones fueron severas, a tal punto que el rostro quedó totalmente desfigurado y perdió las capacidades para respirar, masticar, tragar, parpadear y sonreír.
Esta es una tragedia personal y familiar. El camino no fue fácil y estuvo marcado por más de 58 cirugías reconstructivas en una década. Su estado era tal que no podía usar gafas, pues la nariz desapareció; asimismo, comer alimentos sólidos no le era posible ni hablar con normalidad.
Su caso llegó a Mayo Clinic, organización médica que se encargó de entregarle una nueva sonrisa luego de un complejo procedimiento realizado por un gran número de especialistas, liderados por Samir Mardini, cirujano reconstructivo facial y director quirúrgico del Programa de Trasplante Reconstructivo de este centro.
Lo más leído
50 horas de cirugía para una cara nueva
SEMANA habló en exclusiva con Mardini, quien entregó detalles sobre cómo se llevó a cabo este riguroso procedimiento, calificado por el propio Pfaff como “una segunda oportunidad”.

SEMANA: ¿Qué fue lo más delicado de la intervención?
Samir Mardini: El trasplante facial incluye muchas de las técnicas que realizamos en cirugía plástica, como la cirugía ósea del esqueleto facial, la cirugía estética, la cirugía del nervio facial y la microcirugía reconstructiva. La parte más delicada e increíblemente importante del trasplante facial es la relacionada con el nervio facial. Nuestro objetivo para Derek es que pueda pensar en un movimiento facial y que dicho movimiento ocurra en el rostro trasplantado. Esto requiere un mapeo meticuloso de las ramas del nervio facial y sus funciones tanto en el donante como en el receptor. Después de trasplantar el rostro, conectar los huesos y los vasos sanguíneos, trabajamos en conectar las ramas del nervio facial, de manera que las ramas correspondientes del donante y del receptor se unan para producir funciones y movimientos naturales del rostro.
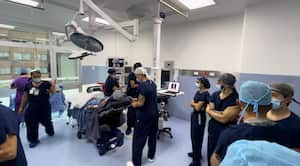
SEMANA: ¿Cómo articulan un equipo para que pueda operar durante las 50 horas que duró este procedimiento?
S.M.: Tuvimos un equipo increíble de cirujanos plásticos trabajando juntos para brindar a Derek este regalo del trasplante facial. Iniciamos la operación con dos equipos trabajando simultáneamente en quirófanos distintos: un equipo se encargaba de la extracción del tejido del donante, mientras que el otro preparaba el rostro de Derek para recibir el trasplante. Esta parte tomó aproximadamente 20 horas, durante las cuales los miembros del equipo se turnaron para tomar descansos cortos. Una vez que trasladamos el rostro del quirófano del donante al de Derek, algunos miembros del equipo pudieron tomar descansos más prolongados.
SEMANA: ¿Qué fue lo más desafiante?
S.M.: Como líder del equipo, me resultó un desafío total desconectarme completamente y tomar descansos largos, ya que estuve involucrado en la cirugía de principio a fin. Con el apoyo de un equipo increíble, logramos trasplantar parte de la frente, la nariz, el maxilar superior e inferior, los pómulos, los párpados superiores e inferiores, la boca y toda la piel del rostro y cuello de Derek, brindándole las funciones y la estética que deseaba.
SEMANA: ¿Qué preparación tuvo el paciente para este procedimiento?
S.M.: Durante años dedicamos 85 sábados y varias noches entre semana en el laboratorio de cadáveres, ensayando cada paso de la operación, estudiando la anatomía facial y cómo trasladar estructuras específicas de un humano a otro. Desarrollamos un protocolo para el trasplante facial de nuestro paciente Derek basado en su defecto específico y luego comenzamos a ensayar con el equipo. Utilizamos planificación quirúrgica virtual en nuestras sesiones prácticas, obteniendo tomografías del donante y del receptor. Luego nos reunimos con ingenieros biomédicos para realizar la cirugía virtualmente en los huesos. Posteriormente, se imprimían modelos 3D, guías de corte y de posicionamiento para el donante y el receptor. Estas guías se colocan sobre los huesos y nos indican exactamente dónde y en qué ángulo realizar los cortes para que los huesos del donante y el receptor coincidan perfectamente.
SEMANA: ¿Qué condiciones debía cumplir el donante para entregar sus tejidos?
S.M.: Derek está profundamente agradecido con el donante y su familia por este generoso regalo. El rostro que recibió pertenecía a un hombre con edad y tono de piel similares. Al igual que hacemos con órganos como el corazón y los riñones, el equipo que tiene un paciente en espera establece los criterios necesarios para que el donante y el receptor sean compatibles. En el caso del trasplante facial, notificamos a nuestra organización de procuración de órganos, LifeSource, los criterios de compatibilidad, que incluyen edad, género, tono de piel, virus de Epstein-Barr y tipo de sangre. Cada centro decide el rango de edad aceptable, generalmente no consideramos donantes que sean más de 10 a 12 años mayores. Para nuestro paciente, consideramos donantes de hasta 12 años mayores o menores y una variación de tono de piel de un tono de diferencia. Una vez que se coincide en tipo de sangre, virus de Epstein-Barr y tono de piel, obtenemos más detalles del donante, incluidas imágenes, como tomografías y fotografías, para decidir si seguir adelante con el proceso.
SEMANA: ¿Utilizaron piel de un solo donante o de varios donantes?
S.M.: Derek recibió la mayor parte del rostro del donante, incluyendo parte de los huesos de la frente, la nariz, las mandíbulas superior e inferior, los dientes, los pómulos, un párpado superior e inferior, la boca y toda la piel del rostro y cuello.
SEMANA: Además de la rigurosa preparación profesional de quienes realizaron el procedimiento, ¿qué avances tecnológicos hicieron posible este trasplante?
S.M.: Utilizamos planificación quirúrgica virtual, tanto en el laboratorio de cadáveres como en la cirugía real, para optimizar los resultados del trasplante facial. Obtenemos tomografías computarizadas del esqueleto facial del donante y el receptor, y enviamos estas imágenes a nuestros ingenieros biomédicos para realizar la cirugía virtualmente. Luego, nos proporcionan guías de corte, guías de posicionamiento y modelos impresos en 3D del rostro. Colocamos estas guías sobre los huesos, que indican dónde y en qué ángulo realizar los cortes. Una vez realizados los cortes en el donante y el receptor, los huesos se trasplantan y encajan perfectamente.